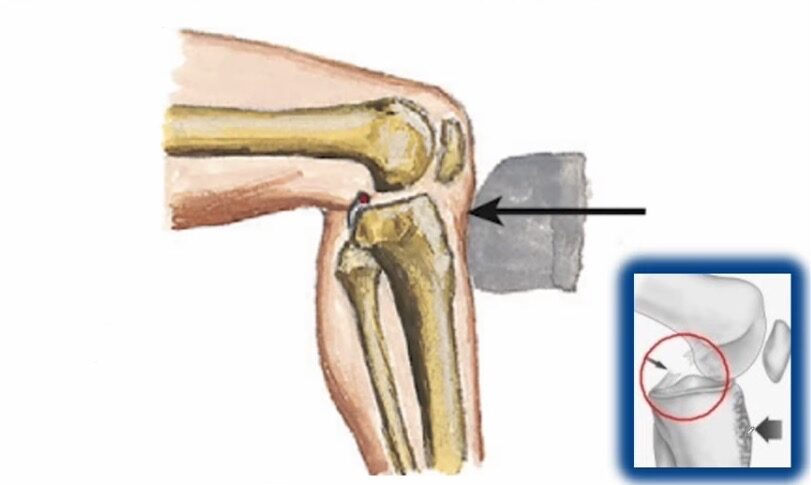
O Ligamento Cruzado Posterior (LCP) é uma estrutura crucial que impede a translação posterior da tíbia sobre o fêmur. Lesões no LCP, embora menos comuns que as do LCA, são frequentemente causadas por trauma direto na tíbia com o joelho flexionado ou por hiperextensão severa. O LCP atua principalmente quando o joelho está flexionado e a lesão pode apresentar sintomas como dor, inchaço discreto e instabilidade. O tratamento é frequentemente conservador, com cirurgia reservada para casos complexos ou instabilidade persistente.
Casos dessa lesão veiculados na mídia:
- Rodrigo Moledo, SC Internacional, 2021:
- Fernando Regis, SC Internacional, 2025:
Introdução: O Ligamento Cruzado Posterior e a Estabilidade do Joelho
O joelho é uma das articulações mais complexas do corpo, e sua estabilidade é garantida por um conjunto de ligamentos, sendo quatro os principais: os dois colaterais (medial e lateral) e os dois cruzados (anterior e posterior). A ruptura do Ligamento Cruzado Posterior (LCP), embora menos comum que a do Ligamento Cruzado Anterior (LCA), é uma lesão significativa que pode comprometer a função do joelho.
O LCP atua como um espelho do LCA. Enquanto o LCA impede a translação anterior da tíbia sobre o fêmur, o LCP é o principal responsável por evitar a translação posterior da tíbia. Além disso, ambos os ligamentos cruzados também evitam movimentos rotacionais e traumas em valgo e varo quando o joelho está em extensão.
Uma característica importante do LCP é que sua banda mais grossa e forte, a banda anterolateral, está mais tensa e atuante quando o joelho está em flexão. Isso é o oposto do LCA, cuja banda principal está mais tensa em extensão.
Assista a este vídeo para uma explicação detalhada sobre a anatomia e os mecanismos de lesão do Ligamento Cruzado Posterior:
Este vídeo é um trecho do meu curso completo. Se você busca uma compreensão ainda mais profunda da anatomia e das lesões esportivas, confira meus materiais educacionais:
📚 Livro de Anatomia (Observação Anatômica®): Material de 500 páginas, utilizado por milhares de estudantes da área da saúde. 👉 https://danielbohn.com.br/observacao-anatomica
🏛 Curso de Lesões Esportivas (Anatomia de Lesões Esportivas®): Estudo Anatômico das 100 Lesões Mais Comuns + Ciência Básica Musculoesquelética de Ossos, Artt., Ligg., Mm. e Tendões. 👉 https://danielbohn.com.br/anatomia-lesoes-esportivas/
🩻 Diagnóstico Básico Musculoesquelético (DBMS®): Curso introdutório para profissionais da saúde sobre anatomia aplicada ao diagnóstico das queixas mais comuns em consultas. 👉 https://danielbohn.com.br/dbms/
Mecanismos de Lesão do Ligamento Cruzado Posterior
A ruptura do LCP pode ocorrer de diferentes maneiras, mas podemos simplificar em dois mecanismos principais:
- Força de Translação Posterior da Tíbia:
- Este é o mecanismo mais clássico e ocorre quando uma força empurra a tíbia para trás em relação ao fêmur.
- Trauma em “Dashboard Injury” (Lesão do Painel): Comum em acidentes automobilísticos, onde o joelho flexionado do passageiro bate no painel.
- Impacto Anterior na Tíbia: Uma queda sobre o joelho flexionado, com o impacto direto na parte da frente da tíbia.
- Exemplo no Esporte: O vídeo cita o caso do jogador Rodrigo Moledo, que sofreu uma ruptura isolada do LCP após uma queda com o joelho flexionado e um trauma anterior na tíbia.
- Hiperextensão do Joelho:
- Este mecanismo ocorre quando o joelho se estende além de seu limite normal.
- Quando o joelho passa dos 30 graus de hiperextensão, o LCP pode lesionar.
- É importante notar que, em casos de hiperextensão severa, o LCA geralmente é o primeiro a lesionar, e somente com uma energia ainda maior o LCP também pode ser afetado, como no caso do jogador Ibra, que teve lesões de LCA e LCP.
- Grandes energias, como um golpe anterior ou trauma anterior na tíbia, podem levar a lesões multiligamentares complexas (luxações femorotibiais), como o caso do jogador Marcelo.
Sintomas da Ruptura do LCP: Um Quadro Menos Dramático Inicialmente
Ao contrário da ruptura do LCA, que frequentemente causa um edema exuberante, um estalido audível e instabilidade imediata, a lesão do LCP pode ter um quadro inicial menos claro.
- Ausência de Estalido: Muitos pacientes não ouvem um estalido no momento da lesão.
- Inchaço (Edema) Tardio ou Menor: O inchaço articular pode não ser tão volumoso inicialmente e só aparecer horas ou dias depois.
- Capacidade de Deambular: Frequentemente, o atleta consegue caminhar e até mesmo continuar a atividade física, como no caso do Rodrigo Moledo, que treinou e jogou após a lesão, com o diagnóstico sendo confirmado dias depois devido ao inchaço.
- Instabilidade Menor: A instabilidade inicial pode não ser tão pronunciada, mas a tíbia tende a ficar “caída” para trás em relação ao fêmur.
Diagnóstico da Ruptura do LCP: Exame Físico e Imagem
O diagnóstico da ruptura do LCP baseia-se na história clínica, exame físico detalhado e exames de imagem.
Testes Específicos no Exame Físico:
- Queda Posterior da Tíbia: Visualmente, a tíbia pode parecer afundada ou “caída” para trás em relação ao fêmur (sinal da gaveta posterior passiva ou posterior sag sign).
- Teste de Godfrey: Avalia a queda posterior da tíbia.
- Teste de Gaveta Posterior: É o teste especial mais sensível para o LCP. É realizado com o joelho flexionado a 90 graus, pois é nessa posição que a banda anterolateral (a mais forte do LCP) está tensa.
- Teste do Quadríceps Ativo (Quadriceps Active Test): O paciente tenta contrair o quadríceps, o que causa uma anteriorização da tíbia, reduzindo a subluxação posterior.
- Teste do Dial (Dial Test): Ajuda a diferenciar a lesão isolada do LCP de lesões associadas do canto posterolateral (CPL).
- Avalia a rotação externa da tíbia sobre o fêmur.
- Em 90 graus de flexão, avalia-se o LCP.
- Em 30 graus de flexão, avalia-se o CPL.
- Uma diferença de mais de 10 graus de rotação externa entre o joelho lesionado e o saudável indica positividade.
Exames de Imagem:
- A ressonância magnética (RM) é o exame de imagem que confirma o diagnóstico da ruptura do LCP e permite avaliar a presença de lesões associadas em outras estruturas ligamentares, meniscos ou cartilagem.
Tratamento da Ruptura do LCP: Conservador na Maioria dos Casos
Diferente do LCA, o tratamento da ruptura do LCP é, via de regra, conservador na maioria dos casos, especialmente em lesões de baixo grau (Grau I e II). Os resultados da cirurgia para LCP não são tão consistentemente bons quanto para o LCA, e o ligamento tem um potencial de cicatrização maior.
Tratamento Conservador:
- Repouso e Modificação de Atividades: Evitar atividades que gerem estresse posterior no joelho.
- Fisioterapia: Essencial para fortalecer os músculos do quadríceps (que ajudam a anteriorizar a tíbia e compensar a lesão do LCP), melhorar o controle neuromuscular e a estabilidade funcional do joelho.
- Órteses: Em alguns casos, o uso de órteses específicas pode ajudar a estabilizar o joelho durante a fase de cicatrização.
- Exemplo de nova órtese que permite mais mobilidade precoce por meio da biomecânica e novas tecnologias: PCL dynamic brace

Tratamento Cirúrgico:
A cirurgia é geralmente considerada em situações específicas:
- Graus Avançados de Lesão (Grau II ou III) em Atletas de Alto Desempenho: Especialmente se houver instabilidade significativa.
- Lesões Ligamentares Associadas: Quando há ruptura de outros ligamentos importantes (lesões multiligamentares), como o LCA ou estruturas do canto posterolateral.
- Lesão de Menisco ou Cartilagem Associada: Que necessitem de reparo.
- Instabilidade Crônica e Sintomática: Quando o tratamento conservador falha e o paciente continua com dor e instabilidade.
- Avulsões Ósseas: Onde o ligamento se desprende do osso levando um fragmento ósseo. Em grandes avulsões, a fixação cirúrgica do fragmento pode ser indicada.
A cirurgia de reconstrução do LCP utiliza enxertos (semelhante ao LCA) para substituir o ligamento rompido. É um procedimento complexo e os resultados são debatidos na literatura médica.
Prognóstico e Complicações a Longo Prazo:
Embora muitos pacientes se recuperem bem com o tratamento conservador, a lesão não tratada ou a instabilidade crônica do LCP pode levar a complicações a longo prazo, como osteoartrite, inicialmente na articulação femoropatelar e, posteriormente, na parte medial da articeração femorotibial.
Sobre o Dr. Daniel Bohn: Médico pela Universidade Federal de Pelotas (UFPel), Bicampeão Brasileiro: Olimpíada de Anatomia (Elsevier), 1º Lugar – Olimpíada Nacional de Ortopedia (PUC-Camp). Produzo conteúdos para transmitir o conhecimento que me permitiu conquistar esses títulos.
Aviso Legal: Nenhuma das informações contidas neste site visa substituir a consulta com um médico especializado, nem ao menos como recomendação de tratamento. Todas as informações, no entanto, são embasadas nos últimos artigos publicados sobre as respectivas áreas da Medicina. As opiniões não têm vínculo com nenhuma instituição. As informações aqui contidas não substituem a avaliação médica. O médico não pode realizar diagnóstico e tratamento a distância ou por e-mail. Marque uma consulta para avaliar sobre problemas pessoais específicos.
De acordo com Art. 8º da Resolução CFM 1974/11 de Publicidade do Código de Ética Médica, os vídeos têm somente caráter de prestar informações de fins estritamente educativos.